Le pronostic de survie postgreffe
La transplantation hépatique (TH) est une intervention lourde. Elle est généralement effectuée de façon orthotopique (le foie du receveur est retiré et le foie du donneur est placé dans le même site anatomique). Elle se compose de quatre étapes : l'hépatectomie (ablation du foie malade), la phase anhépatique (sans foie), la phase d'implantation (mise en place du nouveau foie) et la phase post-implantation. L'intervention dure habituellement entre cinq et six heures, mais peut être plus ou moins longue en raison de la difficulté de l'opération et l'expérience du chirurgien.
L'implantation du foie du donneur implique des anastomoses (connexions) de la veine cave inférieure, de la veine porte et de l'artère hépatique. Une fois le flux sanguin rétabli dans le nouveau foie, les voies biliaires (canal cholédoque) sont anastomosées (connectées) à l'intestin grêle.
La grande majorité des TH utilisent le foie entier d'un donneur non-vivant, en particulier pour les receveurs adultes. La technique dite du « split », où le foie est séparé en deux, la partie gauche (plus petite) permettant de greffer un enfant, et la partie gauche (plus volumineuse) permettant de greffer un adulte. La transplantation hépatique peut également être réalisée à partir d’un donneur vivant. Une partie du foie (environ 20%) d'une personne en bonne santé est retirée et utilisée en général en transplantation hépatique pédiatrique. Le foie se régénère dans les semaines qui suivent.
Après une greffe du foie, trois types de rejet peuvent se produire :
- le rejet hyperaigu est causé par des anticorps préformés lorsque le receveur a été exposé au préalable à des antigènes similaires à ceux du donneur. Il se produit dans les minutes ou heures après la transplantation. Il est actuellement rarissime en raison des tests effectués avant la greffe (crossmatch)
- le rejet aigu est généralement observé dans les jours ou semaines qui suivent la transplantation. Il est plus fréquent et est la principale cible des agents immunosuppresseurs.
- le rejet chronique correspond aux signes et symptômes de rejet, un an après la transplantation. Sa cause est encore inconnue, cependant un rejet aigu augmente le risque de survenue d’un rejet chronique.
La prise d'immunosuppresseurs est nécessaire pour éviter le rejet du greffon. Le traitement immunosuppresseur est débuté dès le premier jour. La plupart des greffés du foie reçoivent des corticostéroïdes (cortisone) associés à un inhibiteur de la calcineurine (ciclosporine ou tacrolimus), avec en plus un antimétabolite comme le mycophénolate mofétil. Les traitements immunosuppresseurs seront à prendre à vie. Le risque de rejet du greffon hépatique diminue au fil du temps.
Une surveillance médicale régulière est nécessaire afin d’équilibrer le traitement immunosuppresseur et en surveiller les éventuels effets secondaires à long terme : problèmes cardio-vasculaires, risque accru de cancer, ou risque d’insuffisance rénale.
Le rejet du foie peut survenir à tout moment après la greffe, c'est pourquoi les valeurs des enzymes hépatiques doivent être contrôlées régulièrement. Les signes du rejet comprennent également, l'encéphalopathie, une jaunisse, des ecchymoses et une tendance aux saignements. Il existe également des présentations non spécifiques comme des malaises, une anorexie, des douleurs musculaires, une fièvre et une légère augmentation du nombre de globules blancs.
Le pronostic de survie est assez bon. Toutefois, il dépend du type de maladie qui a conduit à la transplantation.

Il n'existe pas de modèle exact pour prédire les taux de survie. L'échec de la greffe est parfois dû à une maladie préexistante ou des complications survenant pendant l'opération (problème dans la connexion des différents vaisseaux).
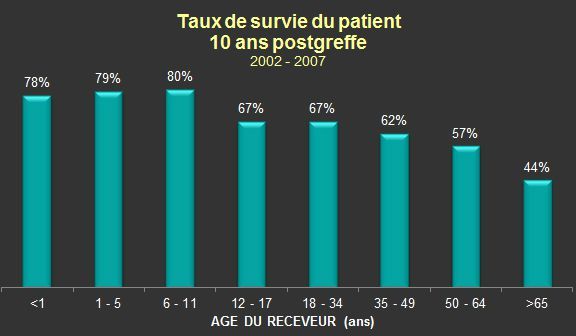
Pour les transplantations effectuées entre 2002-2007, la survie des patients postgreffe a été améliorée à la fois pour les transplantations hépatiques de donneurs décédés et vivants. L'âge reste un important prédicteur de la survie des à court et à long terme.

L'étiologie reste un important prédicteur de la survie du greffon. Les maladies cholestatiques du foie, l’atrésie des voies biliaires et les maladies métaboliques obtiennent les meilleurs résultats de survie. Les meilleurs résultats ont été observés avec les donneurs âgés de 1 à 34 ans, et les plus mauvais résultats ont été observés avec ceux âgés de moins d’un an ou de 65 ans et plus.
Un défi majeur pour les greffés du foie et de leurs médecins est la récurrence de l'infection par virus de l'hépatite C (VHC) après la transplantation hépatique par ailleurs techniquement réussie. L'infection récurrente entraîne une réduction de la survie du greffon et des patients.
L'âge du receveur, ainsi que celui du donneur, est un facteur important de risque. L'effet délétère de l'âge avancé du donneur augmente au cours du temps post-transplantation. L’augmentation du risque de décès à 5 ans est de 20% lorsque le donneur est âgé de 35 à 49 ans, de 57% lorsque le donneur est âgé de 50 à 64 ans et de 114% lorsque le donneur est âgé de plus de plus 64 ans.
Traiter l'hépatite C dans cette population présente un certain nombre de défis majeurs, y compris la tolérance réduite des effets secondaires par le patient ainsi que la gestion de son immunosuppression. Cependant des réponses virales soutenues (RVS) sont possibles et donc une diminution de l'impact de l'hépatite récurrente sur le greffon. Le traitement standard interféron pégylé/ribavirine produit une RVS dans près d'un tiers des patients transplantés avec une hépatite récurrente.

Le génotype IL28B du receveur est associé à une récurrence histologique plus rapide du VHC. Les génotypes IL28B du receveur et du donneur sont fortement et indépendamment associés à la réponse au traitement par l'interféron pégylé/ribavirine chez les patients post-transplantation hépatique.
Plus d'informations sur les TH sont disponibles sur le site du Centre Hépato-Biliaire Paul Brousse.
Les graphiques des taux de survie sont basés sur les données du rapport annuel de l'OPTN/SRTR (U.S. Organ Procurement and Transplantation Network and the Scientific Registry of Transplant Recipients), chapitre IV : Liver Transplantation in the United States, 1999-2008.
Des résutlats graphiques sur les TH en Europe sont disponibles sur le site de l'European Liver Transplant Registry (ELTR).
toute complication relative à la greffe ou à l'immunosuppression.




/http%3A%2F%2Fstorage.canalblog.com%2F38%2F75%2F857536%2F82798339_o.png)
/https%3A%2F%2Fassets.over-blog.com%2Ft%2Fcedistic%2Fcamera.png)
/https%3A%2F%2Fprofilepics.canalblog.com%2Fprofilepics%2F5%2F1%2F516944.jpg)